診療科・部門


消化器外科
消化器外科について
消化器がんの手術が診療の中心です。食道がん、胃がん、大腸がん、直腸がん、肝臓がん、胆管がん、十二指腸乳頭部がん、膵臓がんなどに対して手術を行います。腹腔鏡手術を積極的に導入しており、消化管のがんに対しては既に標準術式になっています。傷が小さく、臓器が外気に曝される時間が短く、高解像度カメラで精密な拡大画像が得られる腹腔鏡手術は、今後ますます適応が拡大すると予想されます。2024年からは手術支援ロボット(ダビンチ)を導入し、その特長を活かして高度な手術を低侵襲かつ安全に行ってまいります。
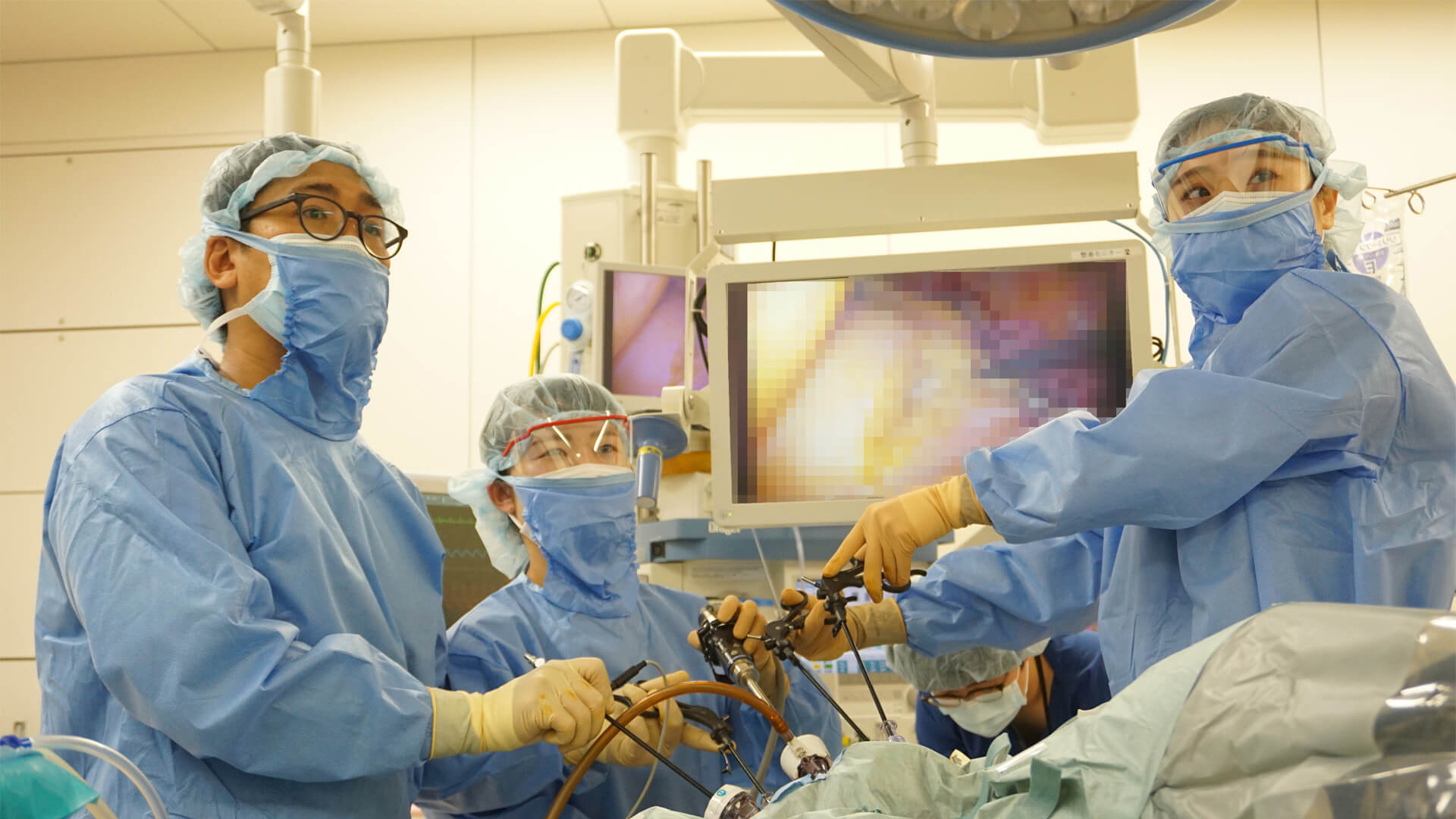
さらに、消化器内科、臨床腫瘍科、放射線科の専門医と相談しながら、内視鏡的治療、ラジオ波焼灼療法、術前/術後化学放射線療法など手術以外の治療法と組み合わせた最善の集学的治療を行っています。 高度進行がんに対しては、泌尿器科、産婦人科、心臓血管外科、形成外科などと合同手術を積極的に行い、あらゆる病状に対応できる体制を整えています。
救急疾患に対しては救命救急センターと協力して24時間365日対応しており、急性虫垂炎・急性胆嚢炎・消化管穿孔、多発外傷などの緊急手術を多数行っています。 術後は集中治療部と密接に連携し、高度な全身管理を行うことで救命率の向上を目指しています。
良性疾患である胆嚢結石症や鼠径ヘルニアも数多く手術を行っています。低侵襲の腹腔鏡手術を基本とし、できるだけ早期に社会復帰できるよう心がけています。
当科では可能な限り外来通院で術前検査を行っています。心臓・下肢静脈・頸動脈超音波検査や消化管内視鏡、CT、MRIなど全身を網羅した検査を行い、治療の準備を進めます。また、常勤の歯科が術前に口腔審査を行い、必要に応じて専門的治療を行うことで、術後の充分な咀嚼を助け、誤嚥の予防に寄与しています。
入院中は、定期的に医師、看護師、栄養管理部、リハビリテーション部、ソーシャルワーカーが一堂に会してカンファレンスを行い、治療経過と退院後を見据えた方針を評価・共有しています。心臓、呼吸器、肝臓、腎臓などに基礎疾患をお持ちの患者さんや、人口構造の変化に伴いご高齢の患者さんが増えており、関係各科と協力して安全に手術を行うよう努めています。
このように、さまざまな職種と緊密に連携して手術治療を行えることが当科の強みです。
疾患情報
- 大腸がん(結腸がん、直腸がん)について
-
大腸がんとは
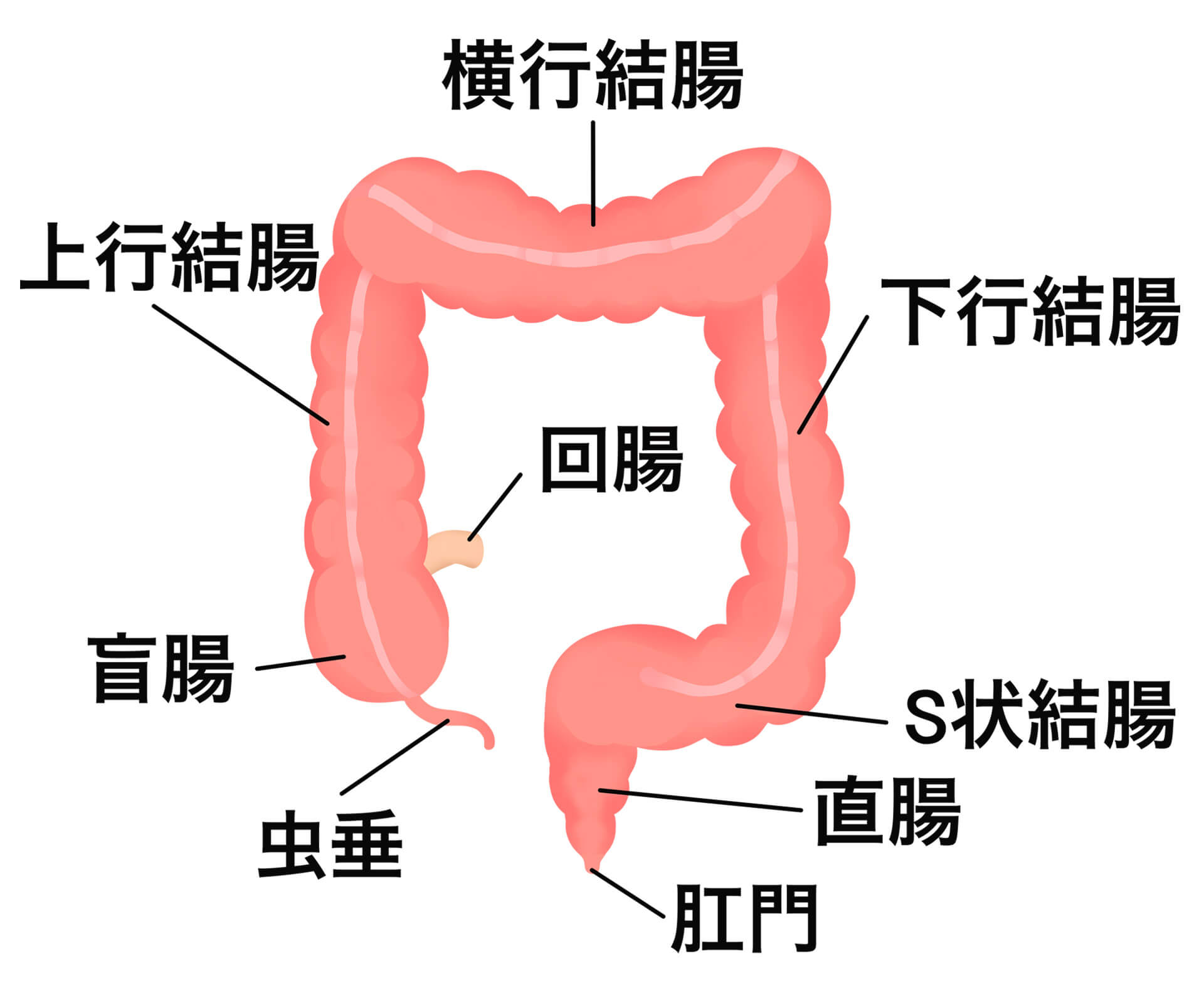
大腸は食べ物の最後の通り道です。胃・十二指腸・小腸に続いて右下腹部からお腹の中を大きく時計回りに回って、肛門につながります。長さは1.5~2mほどで、結腸 (盲腸、上行結腸、横行結腸、下行結腸、S状結腸) と直腸 (直腸S状部、上部直腸、下部直腸) に分かれます。日本人はS状結腸と直腸にがんができやすいと言われています。
長崎県は2017年現在、全がんの年齢調整罹患率が全国1位となっています。大腸がんについては全国3位で、人口10万人あたり67人に対し、専門病院での内視鏡治療または外科手術が必要とされています。
長崎県 全国 男 女 総数 男 女 総数 全がん 503.4 2位 374.1 1位 425.5 1位 454.3 342.5 388.9 胃がん 73.3 20位 26.3 20位 47.1 22位 69.4 24.9 45.3 大腸がん 88.3 3位 49.5 2位 67.0 3位 74.2 44.7 58.5 肝がん 28.9 3位 8.0 10位 17.3 4位 20.8 6.8 13.3 肺がん 75.3 1位 30.7 5位 50.3 2位 63.2 27.0 43.3 乳がん 0.2 45位 98.5 15位 51.8 10位 0.6 97.6 49.9 子宮がん - - 37.4 4位 - - - 33.3 - 子宮頸部 - - 17.7 4位 - - - 14.1 - 子宮体部 - - 19.2 20位 - - - 19.0 - 白血病 11.1 5位 9.9 1位 10.3 3位 8.7 5.8 7.2 ▲長崎県部位別年齢調整罹患率(上皮内がんを除く)【全国がん登録(2017年症例数)】
大腸がんは、大腸の粘膜に発生し、次第に深く侵入し、やがて大腸の壁の外まで広がり腹腔内に散らばったり、リンパ節や肝臓、肺などの臓器に転移したりします。
早期の段階では自覚症状はほとんどなく、進行すると症状が出ることが多くなります。
代表的な症状には血便(便に血が混じる)、下痢と便秘の繰り返し、便が細い、便が残る感じなどで始まり、がんが進行すると、慢性的な出血による貧血や、腸が狭くなる(狭窄する)ことによる便秘や下痢、おなかが張るなどの症状が出現します。さらに進行すると腸閉塞となり、腹痛、嘔吐などの症状が出ます。また体重減少などの検査で大腸がんの転移が、肺や肝臓の腫瘤として先に発見されることもあります。大腸がんの早期発見のために早めに消化器科、胃腸科、肛門科などを受診することが大切です。
大腸がんに対する外科手術について
大腸がんの治療は、『内視鏡的切除』『外科手術』『放射線治療』『薬物療法』が挙げられます。早期大腸がんの一部は内視鏡での治療が可能ですが、進行した場合、外科手術や放射線治療、抗がん剤などの薬物療法が必要になります。進行した大腸がんは、全ての病変が切除できる場合に限り、手術適応となります。
大腸がんは進行するとまずリンパ節に転移するため、手術では病変の切除とともにリンパ節郭清 (転移する可能性のあるリンパ節を切除する) を行います。切除した残りの腸管は可能な限り吻合し (腸管同士を繋いで再建する) 、肛門の温存が難しい場合には人工肛門造設を行います。さらに進行した大腸がんは肝臓や肺に転移するため、切除可能な場合は転移した病変の切除を計画します。この場合、一回ではなく二回以上の手術が必要になることもあります。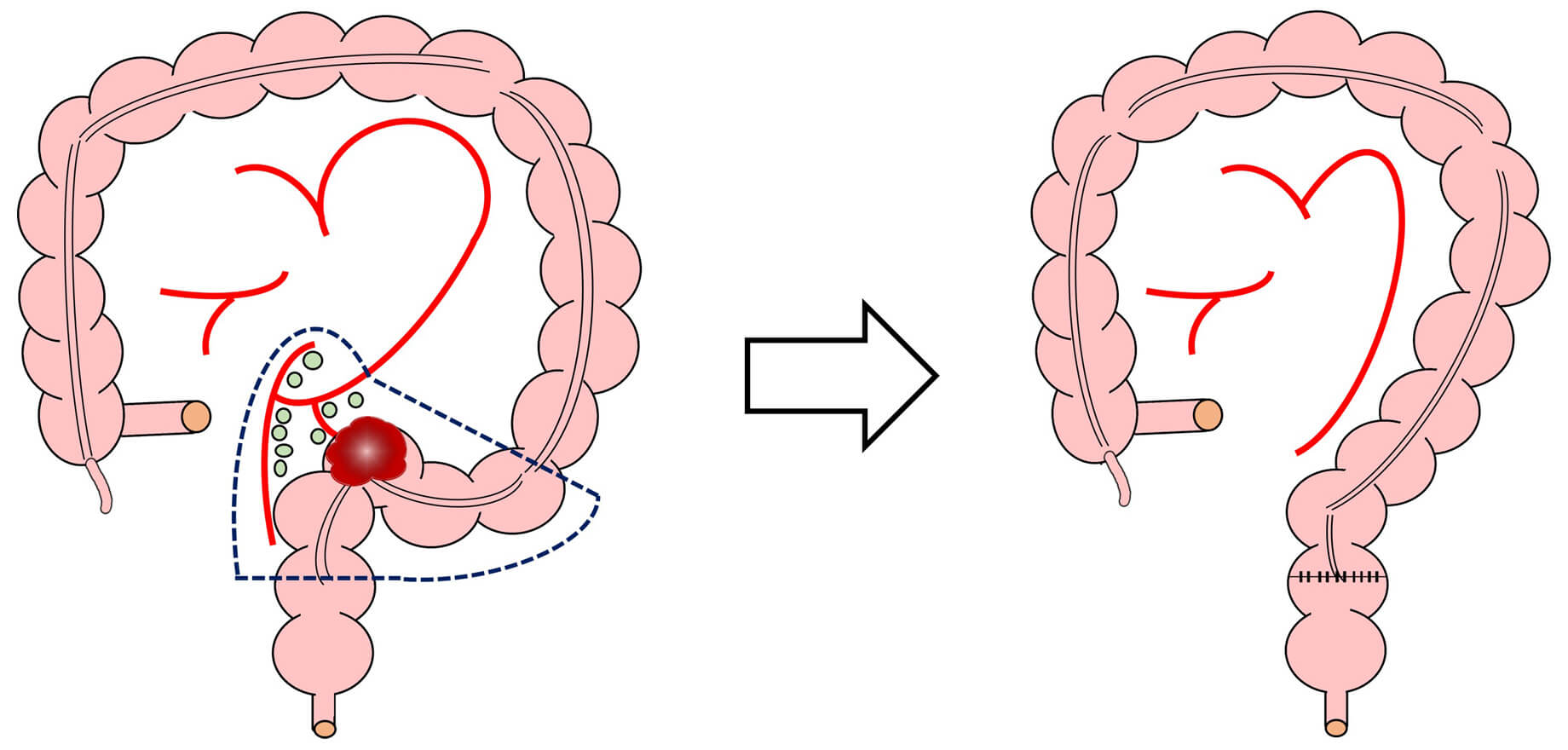
当院では手術を必要とする大腸がんの治療を、腹腔鏡 (お腹にカメラを入れて行う) 手術を中心に行っています。
腹腔鏡手術のメリットは、①患者さんの体にやさしい手術であること、②精密な手術を行えることがあります。腹腔鏡手術は、従来の開腹手術に比べると傷が小さく、お腹の臓器が空気に触れる時間が短いため、患者さんに優しい手術であることが言われていましたが、最近では高解像度カメラを用いることで、従来の開腹手術では不可能な、より正確で、精密な手術を行えるようになりました。また直腸がんのように骨盤の深いところで行う開腹手術には限界があり、ひと昔前では肛門を温存できなかった病変に対しても、可能な限り肛門を温存する手術ができるようになっています。
手術によって体が受ける影響について
結腸がんの手術を受けた患者さんは、軟便や便秘など排便状況が変化することはありますが、機能的な問題を生じることはほとんどありません。
一方で直腸がんの手術を受けた患者さんは、本来人間が持っていた便を貯留・排出する機能を持つ『直腸』を切除する必要があります。この手術では全国成績で約8%に術後縫合不全 (つないだ腸が外れてしまい、便がお腹の中に漏れてしまうこと) を来すとされており、再手術や入院期間の延長、抗がん剤導入の遅れといった不利益を生じる可能性があります。これを予防するため、つなぎ目を休ませることを目的として一時的に人工肛門をつくることがあります。
また直腸を切除した患者さんは、術後に頻便や漏便といった自宅生活に支障をきたすことがあり、『がん』が治っても、結果として『人生の幸せ』に支障を生じるリスクを伴うことがあります。
患者さんの年齢や社会背景は様々ですが、同様に手術の方法にもいくつもの選択肢があります。術式を選択する際には、患者さんに合わせて最適と思われる手術の方法を患者さんやご家族と相談し、選択していくよう心がけています。大腸がんの集学的治療について
大腸がんの患者さんの中には、進行した状態で発見される病変も少なくありません。
当センターでは結腸がんが閉塞して受診された患者さんに対し、消化器内科で大腸ステント留置を行い、手術の準備を行います。このような患者さんは術後再発率が高いことがわかっており、術後に3か月~半年間の抗がん剤治療を行います。
特に高い進行度の患者さんでは、隣り合う臓器を合併切除する必要があることもあり、これを回避することを目的として術前から抗がん剤治療を行うこともあります。また直腸がんは、大腸がんの中でも特に再発率が高い疾患です。腫瘍を残さず切除できる場合はよいですが、進行度の高い患者さんでは再発率が極端に上昇します。これを予防すべく、当センターでは放射線治療と抗がん剤治療を組み合わせて腫瘍を縮小させてから手術を行う、周術期放射線化学療法を行っており、良好な治療成績を得ています。
- 胃がんについて
-
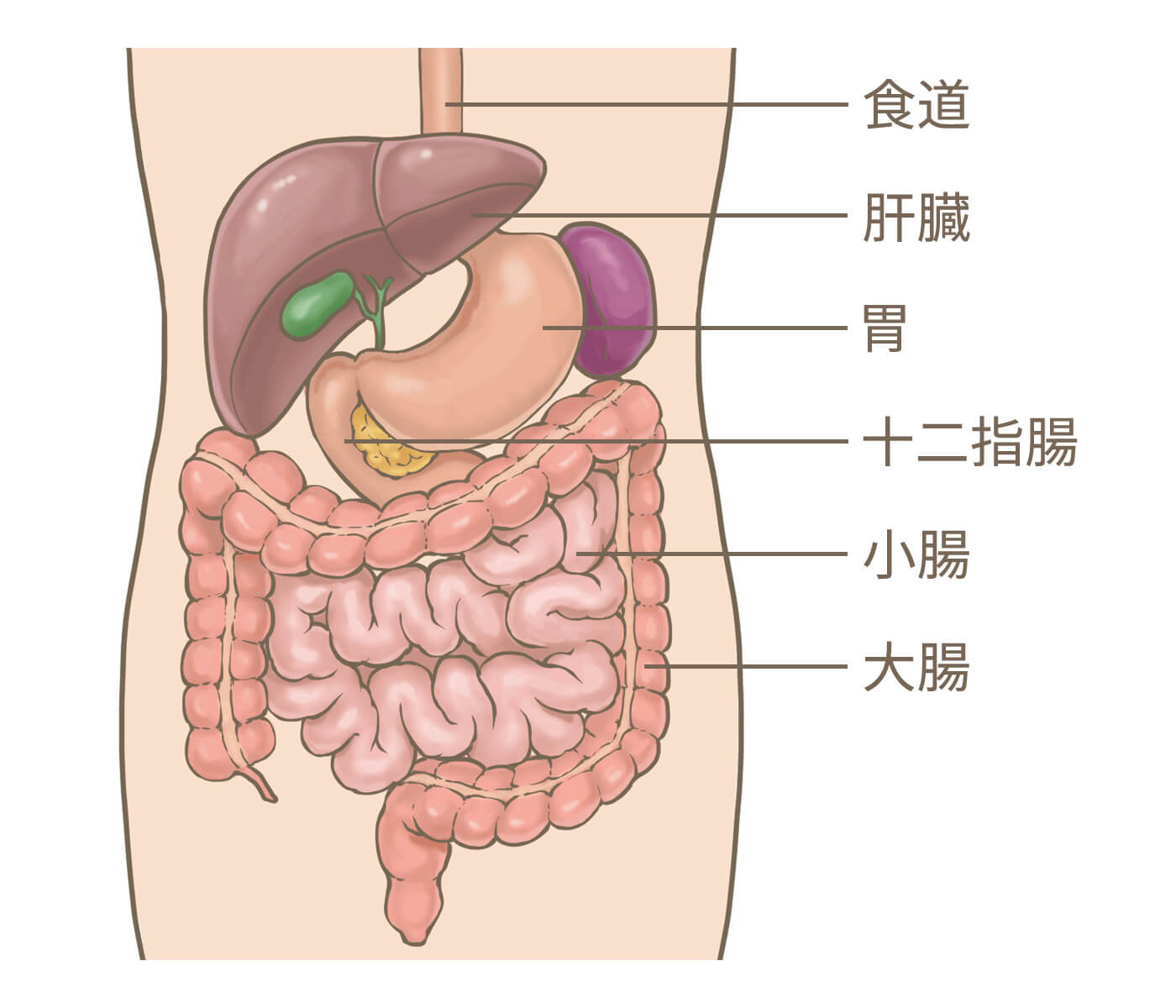
胃について
胃はみぞおちの裏あたりにあり、肝臓・膵臓・結腸など多くの臓器に取り囲まれています。口から入った食べものは食道から胃へ送られ、胃では➀食べものを貯めて、➁消化液と混ぜてこなして、➂ゆっくり十二指腸へ送り出します。
胃がんとは
胃がんは、胃の壁の内側をおおう粘膜の細胞が何らかの原因でがん細胞となり、無秩序に増えていくことにより発生します。がんが大きくなるにしたがい、徐々に粘膜下層、固有筋層、漿膜へと外側に深く進んでいきます。
がんがより深く進むと、漿膜の外側まで達して、近くにある大腸や膵臓、横隔膜、肝臓などにも直接広がっていきます。このようにがんが浸み出るように周囲に広がっていくことを浸潤といいます。がんが漿膜の外側を越えると、おなかの中にがん細胞が散らばる腹膜播種が起こることがあります。また、がん細胞がリンパ液や血液の流れに乗って移動し、胃から離れた別の臓器で増える転移が起こることもあります。
なお、胃がんの中には、胃の壁を硬く厚くさせながら広がっていくタイプがあり、これをスキルス胃がんといいます。スキルス胃がんは進行が早く、腹膜播種が起こりやすい特徴があります。また、内視鏡では診断することが難しい場合もあります。症状があらわれて見つかったときには進行していることが多く、治りにくいがんです。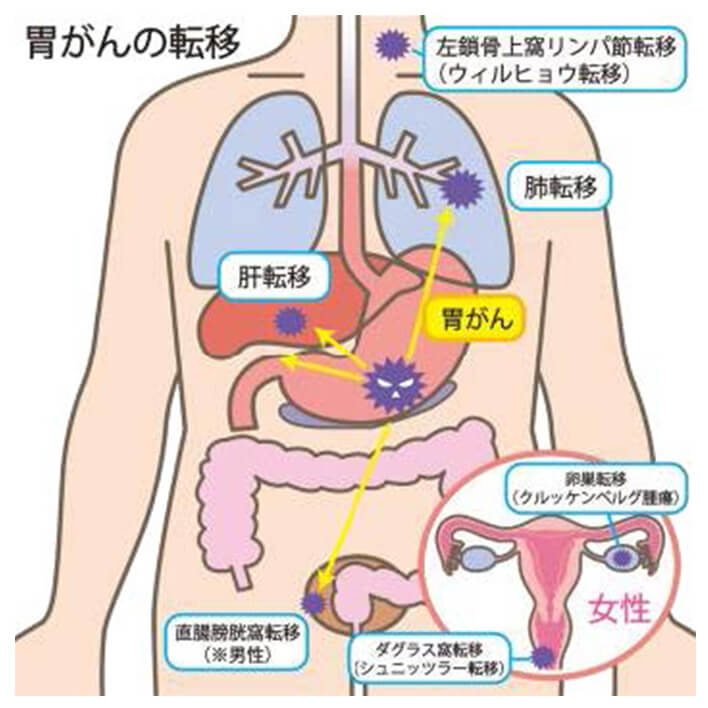
腹膜播種とは...
がんが種をまくようにおなかの中へ散らばった状態出典:「国立がん研究センターがん情報サービス」
胃がんの症状
胃がんは、早期の段階では自覚症状がほとんどなく、かなり進行しても症状がない場合もあります。
代表的な症状は、胃の痛み・不快感・違和感、胸やけ、吐き気、 食欲不振などです。また、がんから出血することによって、貧血が起こることや、黒い便(血便)が出ることもあります。しかし、これらは胃がんだけではなく、胃炎や胃潰瘍でも起こる症状です。
なお、食事がつかえる、体重が減る、といった症状がある場合は、進行胃がんの可能性もあります。出典:「国立がん研究センターがん情報サービス」
病期と治療の選択
胃がんの治療の3本柱は、切除(内視鏡治療あるいは手術)、薬物療法、放射線療法です。
がん細胞は直径100分の1ミリ程度ときわめて小さく肉眼では見えないため、切除(局所治療)をする際は、がんがあるかもしれない範囲を広く切除する必要があります。一方、薬物療法(全身療法)は、がんの場所を正確に把握する必要がなく、見えない病変に対しても治療ができます。ただし、根治を目指すためには取り残すことなく切除することが大前提となります。
胃がんの病期(広がり、深さ)に応じて、胃癌治療ガイドラインに基づき、それぞれの治療法の長所を活かした最適の治療方針を決定します。病期についての詳細は、「国立がん研究センターがん情報サービス」をご覧ください。
胃がんに対する外科手術について
遠隔転移がなく、内視鏡治療による切除が難しい場合には、手術による治療が推奨されています。
手術では、がんと胃の一部またはすべてを取り除きます。同時に胃の周囲のリンパ節を取り除くリンパ節郭清や、食べ物の通り道をつくり直す再建手術(消化管再建)も行われます。
切除する胃の範囲は、がんのある部位と進行度によって決まります。胃の切除範囲によっていくつかの方法があり、代表的なものは、胃全摘術、幽門側胃切除術、幽門保存胃切除術、噴門側胃切除術です。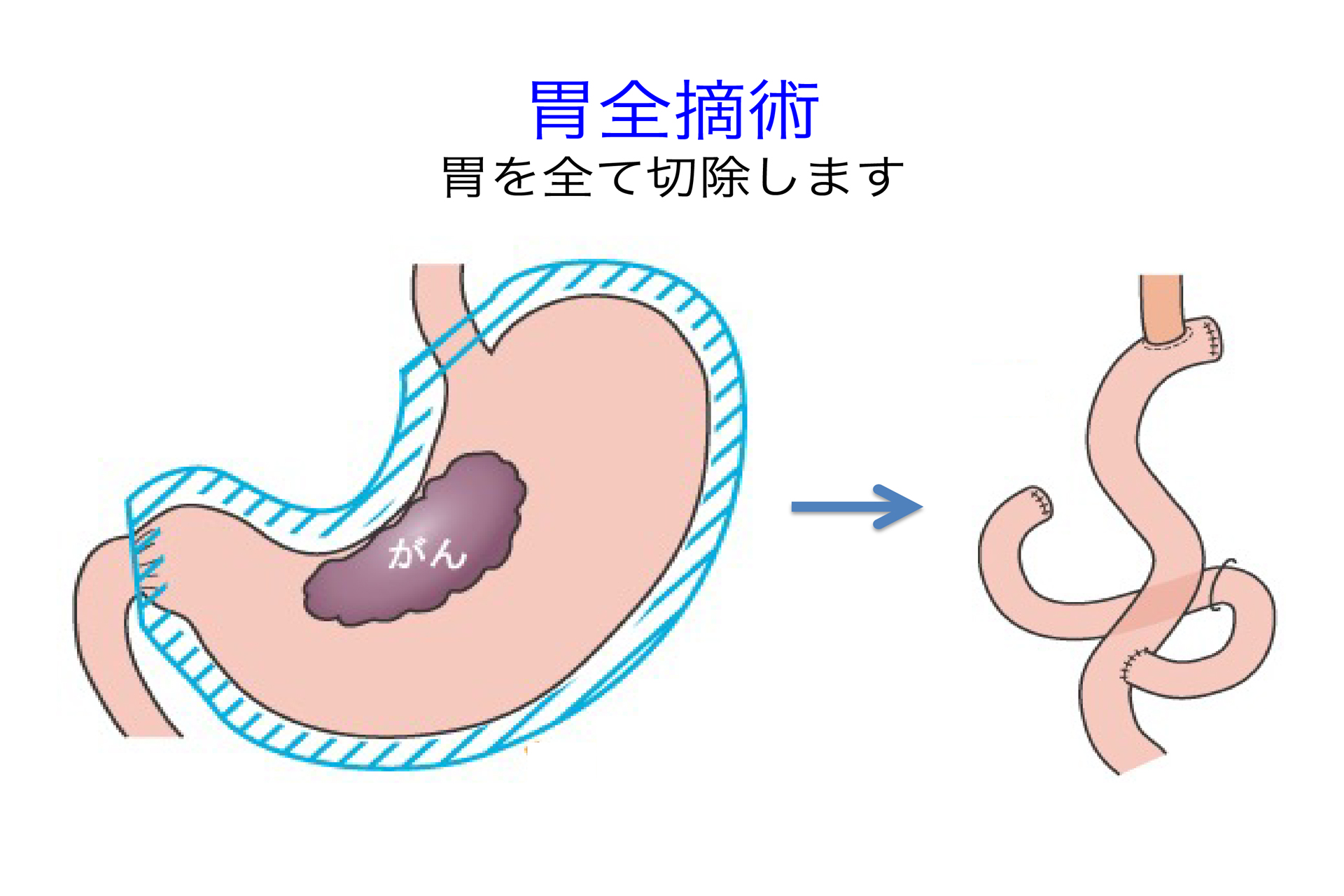
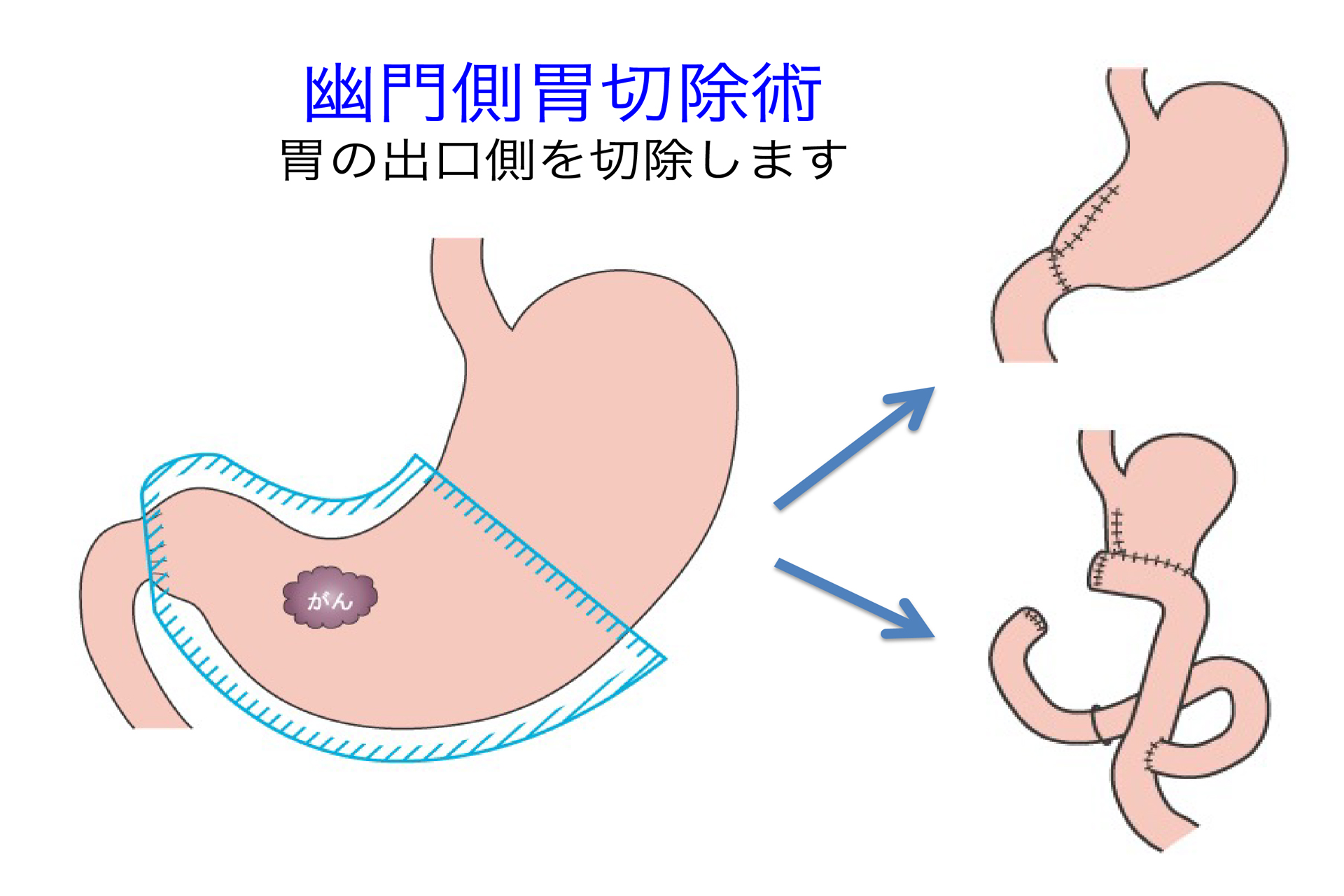
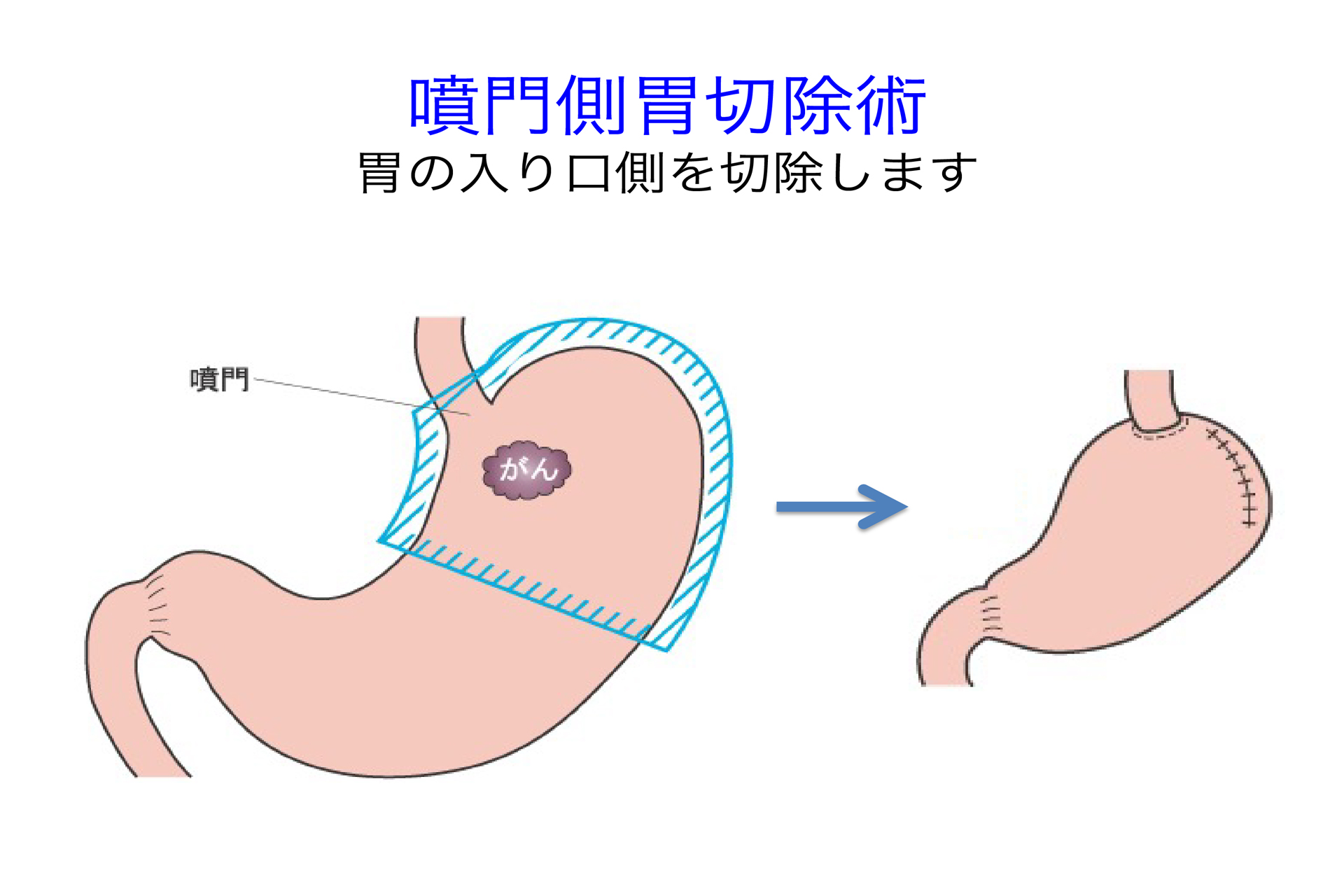
手術には、おなかを20cmほど切開する開腹手術と、おなかに小さい穴を開けてそこから専用の器具を挿入して手術を行う腹腔鏡下手術、ロボット支援下腹腔鏡下手術があり、当院では、がんの進行度などによって患者さんにとって最適な方法を採用しています。
腹腔鏡下手術は、傷が小さく目立たない、痛みが少ない、おなかの中を広く観察できる、術後の癒着が少ないなどのメリットがありますが、手術する臓器に直接触れられない、高度な技術を要する、手術時間が多少長くなるなどの短所もあるため、すべての患者さんに適用できるわけではありません。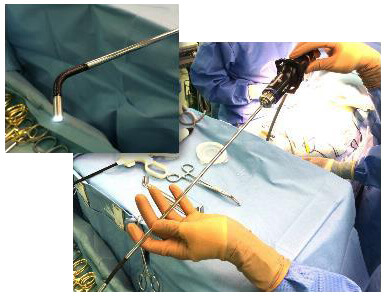
私たちが使っている腹腔鏡 長所 - 傷が小さく、目立たない
- 痛みが少ない
- おなかの中を広く観察できる
- 術後の癒着が少ない
短所 - 手術する臓器を直接触れない
- 高度な技術を要する
- 手術時間が多少長くなる
開腹手術 
腹腔鏡手術 手術後の食事への影響について
胃は、口から入った食べものを貯めて、消化液と混ぜてこなして、ゆっくり十二指腸へ送り出す役割がありますが、胃がんの治療で胃を切除した場合、切除範囲の大小に関わらず、これらの機能がかなり失われてしまいます。術後は食事を少ししか食べられなくなると思われている方もいらっしゃいますが、1回に食べられる量が減るだけで、食事の食べ方や回数など食事の仕方を工夫することできちんと食事を摂ることができます。
そのため、術後は管理栄養士が栄養指導を行いますので、参考になさってください。体力の回復には数か月から半年以上かかることもありますが、日常生活の制限はありませんので、ご安心ください。
- 肝細胞がんについて
-
慢性肝疾患を背景に肝細胞ががん化したものです。
多くは無症状で腹部画像検査にて異常を指摘されることがほとんどです。
本邦ではこれまでC型、B型肝炎を背景にしたものが多かったですが、近年非アルコール性脂肪性肝炎(nonalcoholic fatty liver disease : NAFLD)を背景としたものが増加しています。
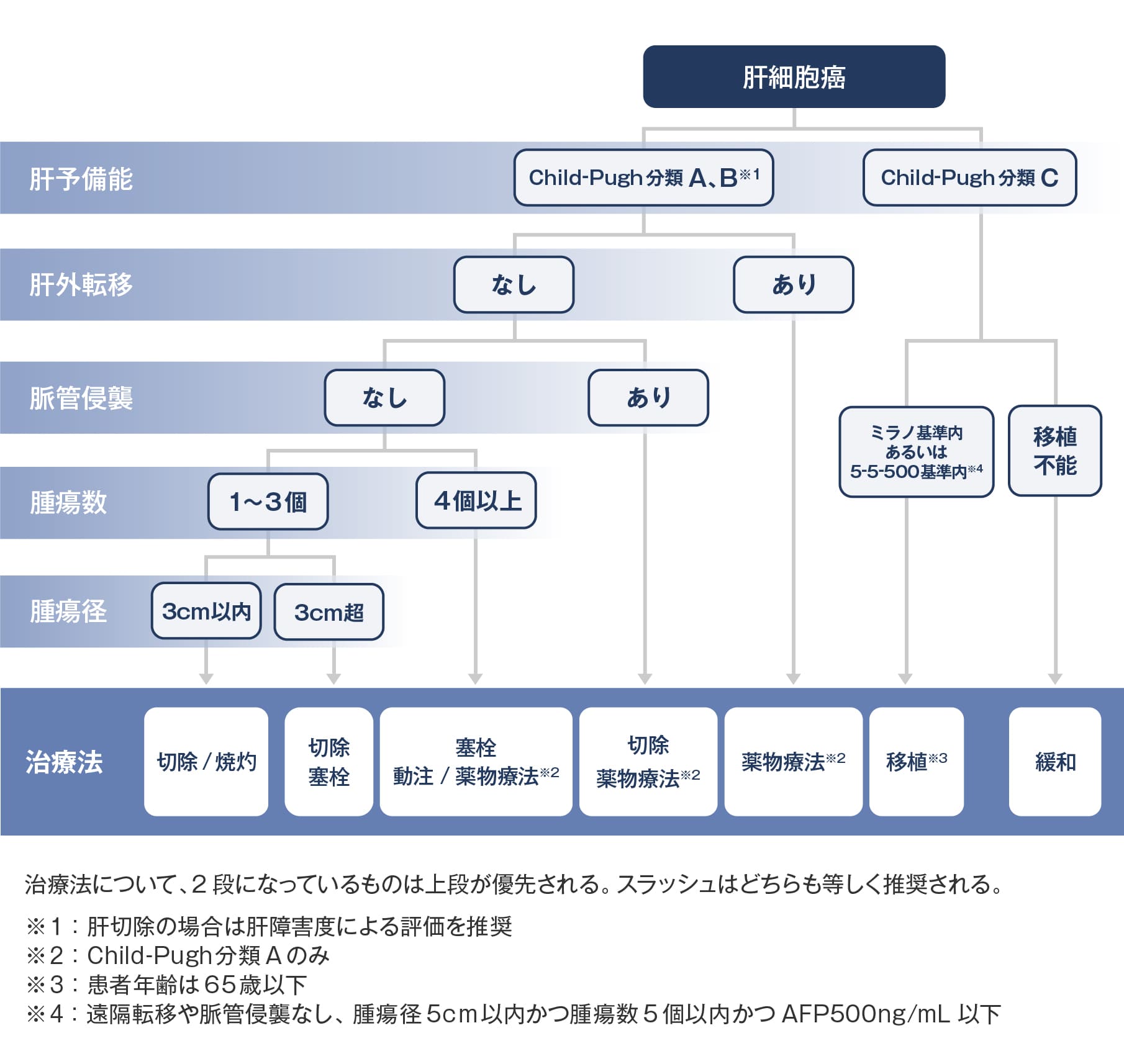
肝予備能、腫瘍の大きさや個数によって治療方針を検討します。
当科では肝切除術、あるいは消化器内科と協力して肝切除術と局所穿刺療法を組み合わせた治療を担当しています。治療アルゴリズム 2021年版 肝癌診療ガイドラインより
- 転移性肝がんについて
-
肝臓以外の臓器から発生し血流に乗って肝臓へ転移したがんです。発生した臓器(原発巣)によって性格や治療方針が異なります。最も多いのは大腸がんから転移したものです。大まかには転移が肝臓だけにとどまり原発巣の病勢が制御できている場合、切除術の適応となります。
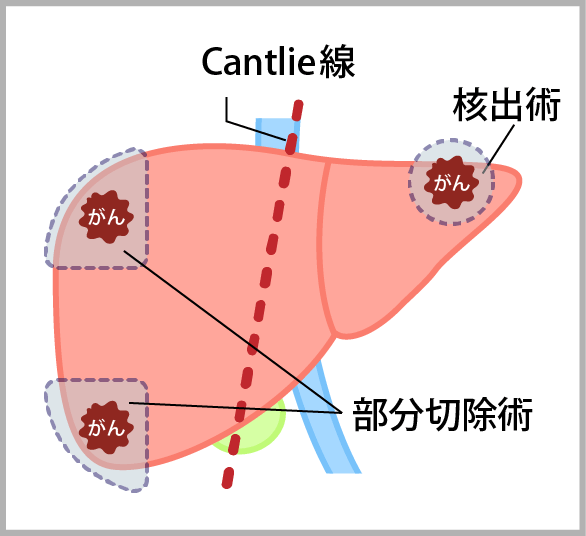
肝部分切除術 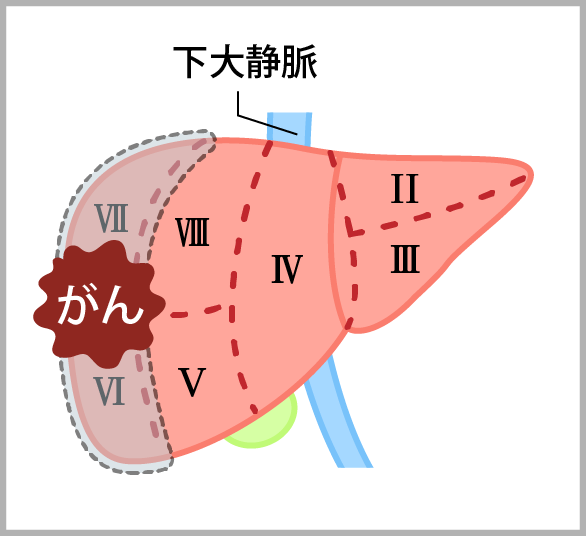
肝区域切除術 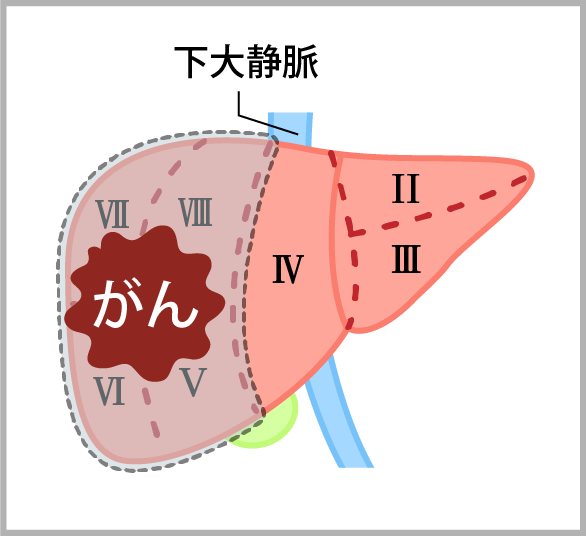
肝葉切除術
- 胆道がんについて
-
肝内胆管がん、肝門部領域胆管がん、遠位胆管がん、胆嚢がん、十二指腸乳頭部がんの総称です。初発症状は黄疸が最も多く、体重減少、腹痛といった症状を契機に発見されます。腫瘍の場所、拡がり、リンパ節転移や遠隔転移の有無によって切除可能かを判断します。腹腔内でも主要な血管が入り組んだ場所に腫瘍が存在するため難易度の高い手術ですが、根治を期待できる治療法は外科的切除のみです。腫瘍の場所によって切除術式が異なります。
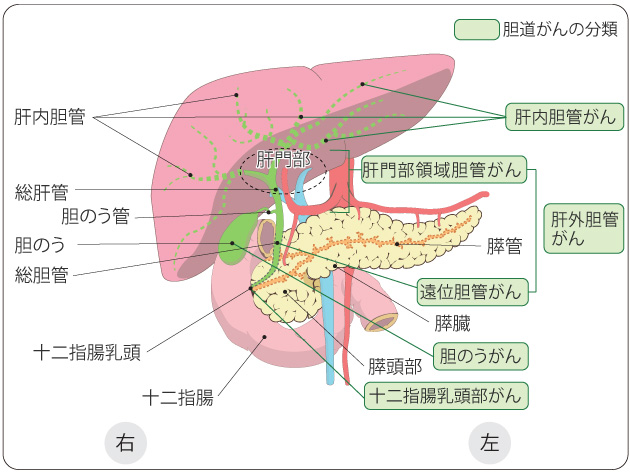
出典:「国立がん研究センターがん情報サービス」 胆のうがんの場合 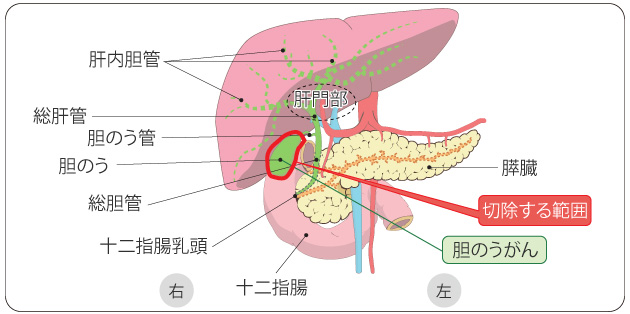
拡大胆嚢摘出術 遠位胆管がん
十二指腸乳頭部がんの場合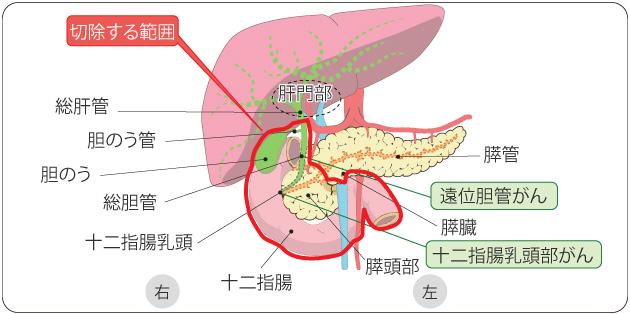
膵頭十二指腸切除術 胆のうがん
肝門部領域胆管がんの場合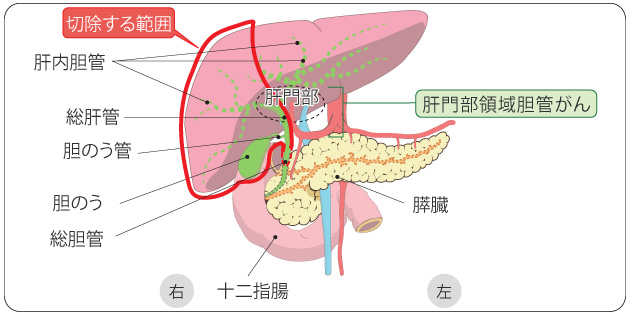
右肝切除術 出典:「国立がん研究センターがん情報サービス」
これらの術式は一例で、腫瘍の進展範囲によりその他の術式も検討します。
- 膵臓がんについて
-
膵臓に発生したがんです。早期発見が難しく進行した状態で発見されることが多いため、治療しにくいがんです。周囲の神経、血管へ広がりやすく、これらとの関係によって切除可能かどうかを判断します。手術の前後に抗がん剤治療を組み合わせることがほとんどです。
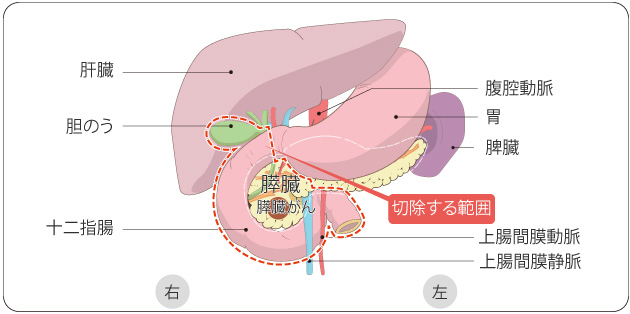
膵頭十二指腸切除術 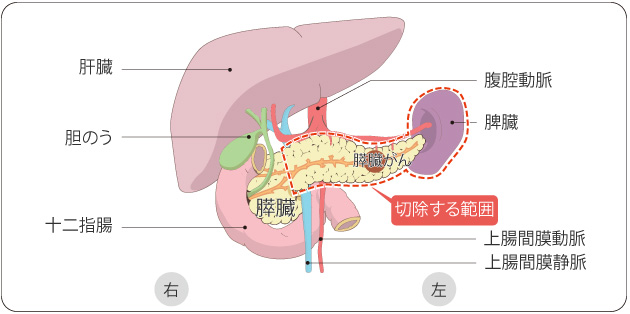
膵体尾部切除術 出典:「国立がん研究センターがん情報サービス」
- 胆嚢結石症について
-
胆嚢内に結石ができる病態です。
結石の成因は様々で、コレステロールが結石となったものや胆汁中の色素(ビリルビン)が結石となったものがあります。
無症状のこともありますが、胆石発作や胆嚢炎の原因となるため有症状の場合は胆嚢摘出術を行います。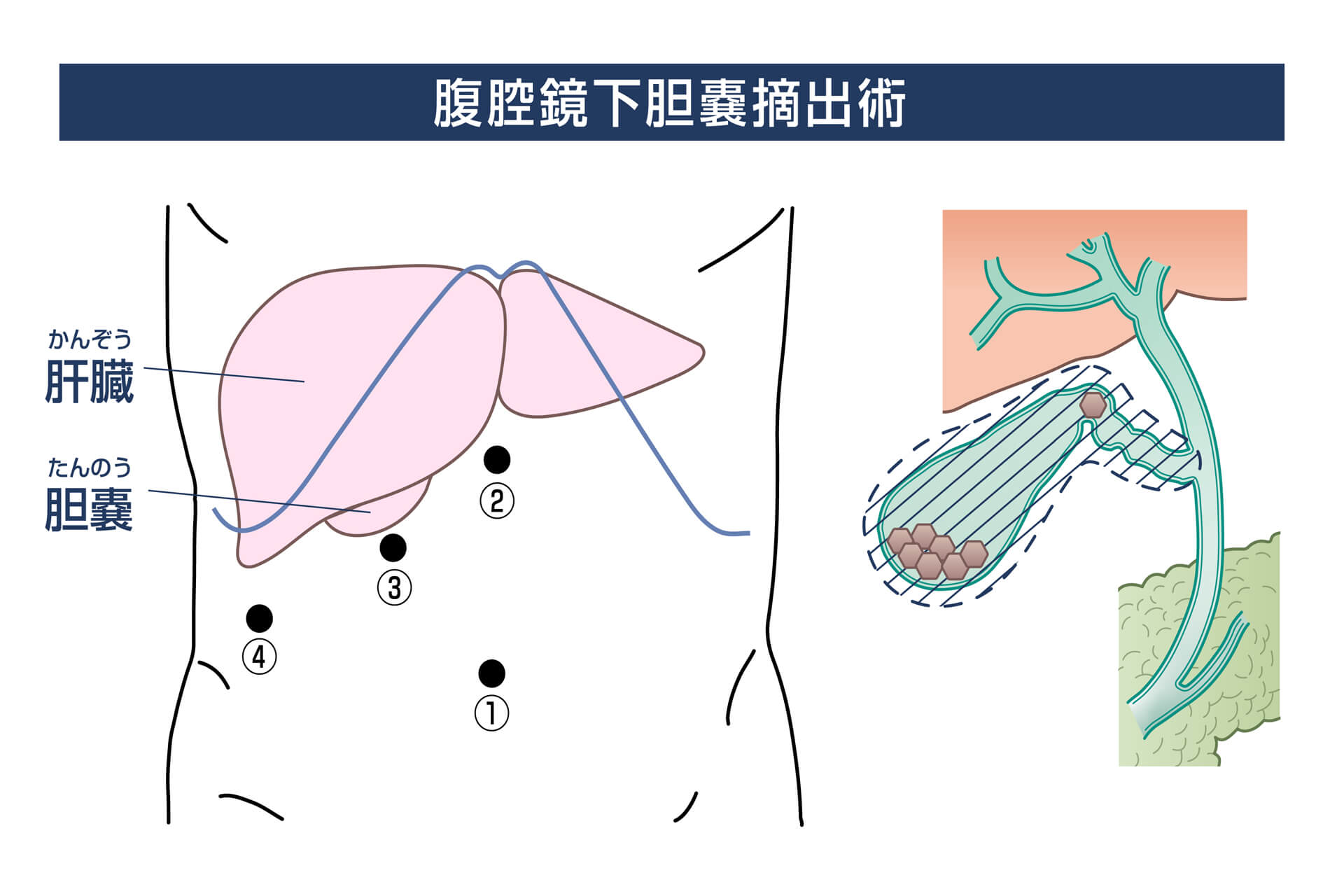
- 鼠径ヘルニアについて
-
鼠径ヘルニアとは
ヘルニアとはからだの一部が外側へ突出した状態を指し、鼠径ヘルニアはお腹の中の腸や脂肪が鼠径部の隙間から前方へ出てしまう病気です。
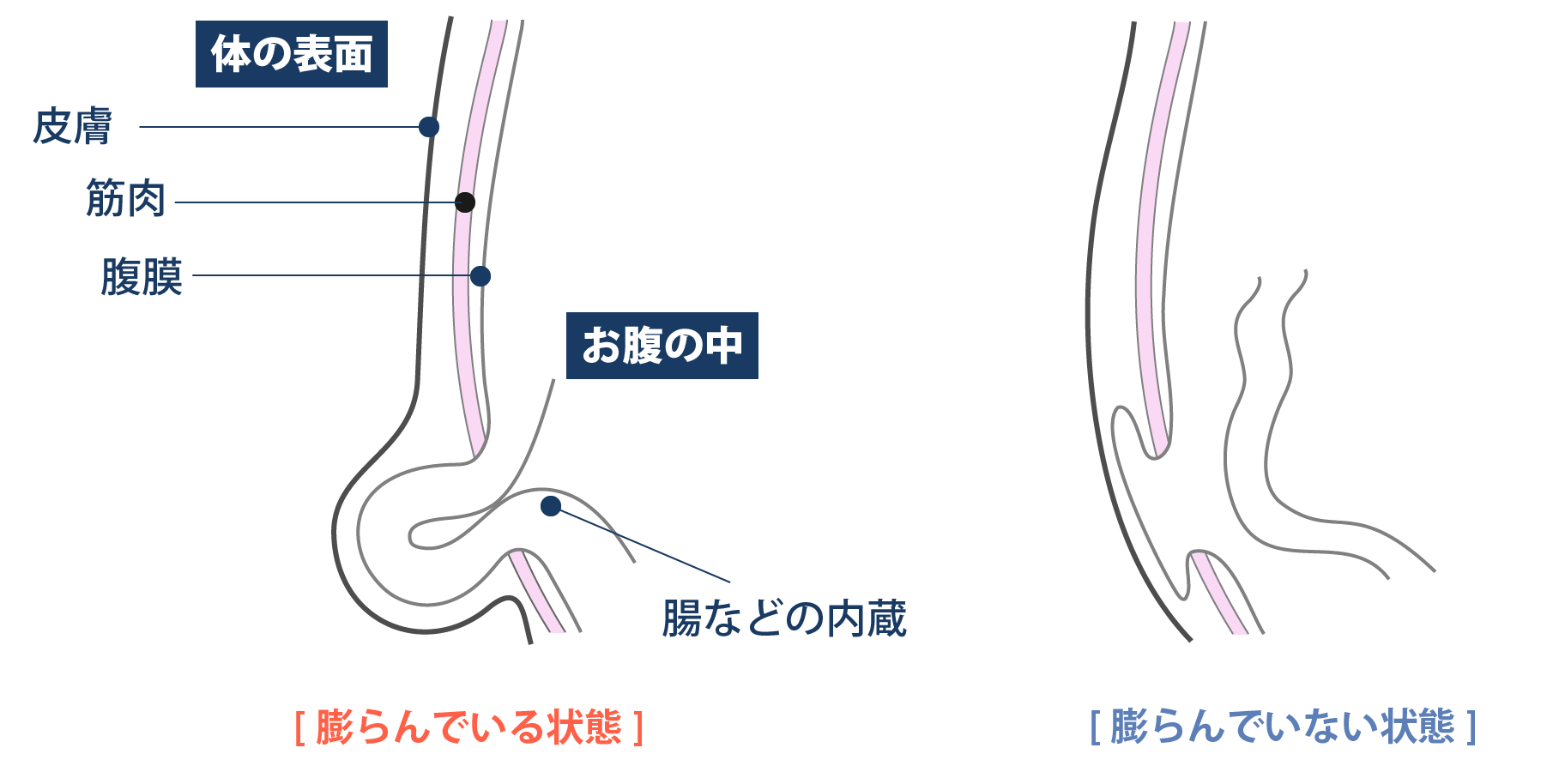
画像引用:日本ヘルニア学会ホームページ
鼠径ヘルニアの種類
専門的には鼠径ヘルニアと大腿ヘルニアを合わせて鼠径部ヘルニアといいます。どのヘルニアも体の表面からみると足の付け根(鼠径部)あたりが膨らみ、手術前に診察しただけでは正確にわからないこともあります。
さらに、鼠径ヘルニアは外鼠径(間接型)ヘルニアと内鼠径(直接型)ヘルニアの二つに大きく分類されます。また、外鼠径ヘルニア、内鼠径ヘルニア、大腿ヘルニアが複数存在する場合があり、これは併存型と分類されています。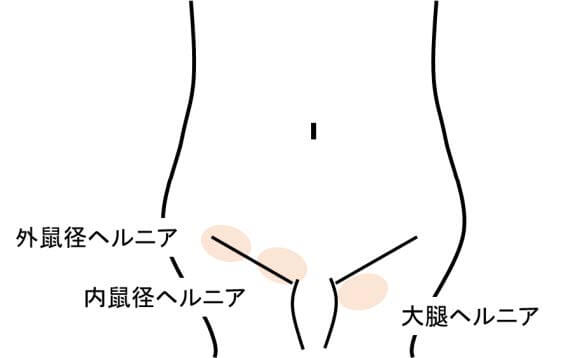
鼠径ヘルニアの原因
成人の場合、運動等による慢性的な鼠径部への圧力に加え、加齢による腹壁の脆弱化によって鼠径ヘルニアを発症します。おなかに圧力がかかる状態(肉体労働者、便秘症、肥満、咳が多い)が発症の誘因になることが多いです。
鼠径ヘルニアの症状
鼠径部にできた膨らみが、大きくなったり小さくなったりするのが典型的な症状です。しばらく運動した後や排便時にいきむと出やすく、横になったり入浴中などは引っ込んだりすることが多いです。
鼠径ヘルニアの治療
鼠径ヘルニアは腹壁の脆弱性が原因となっているため、お薬で治すことはできません。基本的に自然に治ることはなく、治療は手術が必要になります。
腸が出ている穴をメッシュ(人工物)で覆い、腸が前方へ飛び出すのを防ぐ方法が一般的です。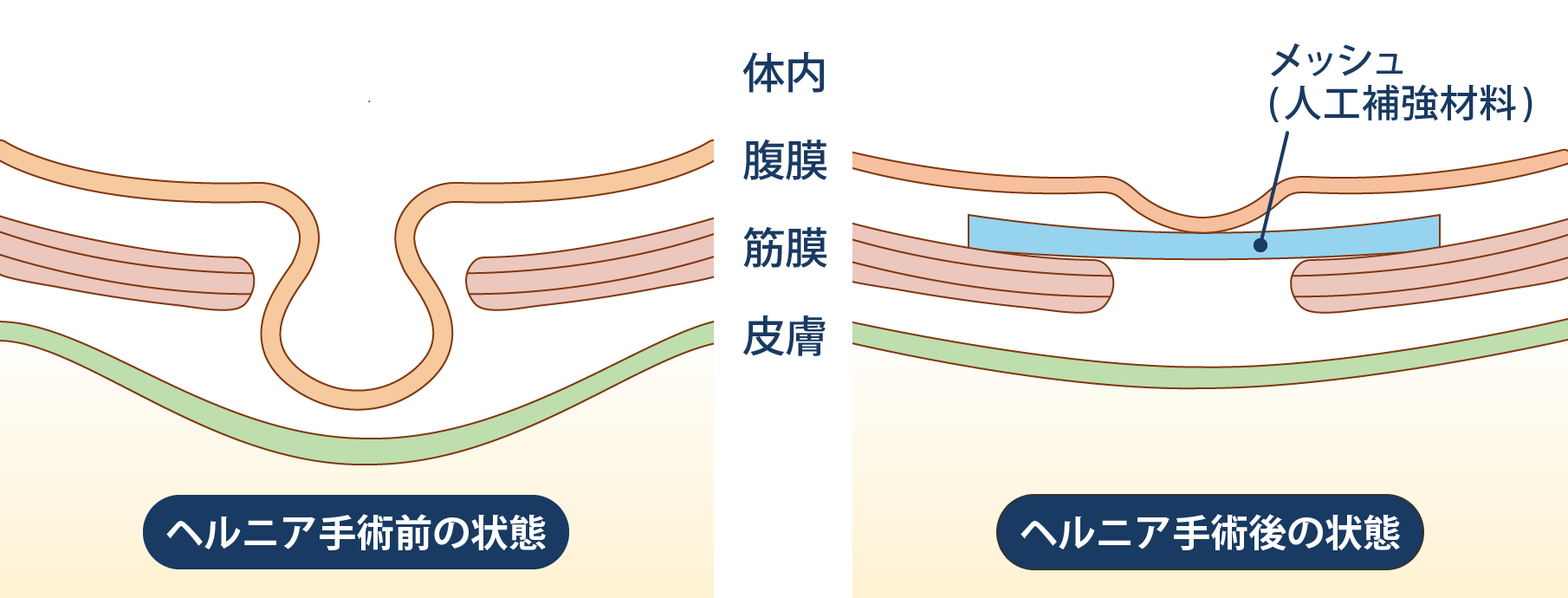
鼠径ヘルニアの手術
術式は大きく分けて腹腔鏡下手術と前方アプローチ法があります。現在、日本では約半数の患者さんで腹腔鏡下に手術が行われています。当院でも多くの患者さんが腹腔鏡で手術を受けられていますが、腹部の手術歴がある患者さんは安全性の問題から前方アプローチで手術を行っています。腹腔鏡下手術と前方アプローチ法で、手術成績に大きな違いはありません。手術時間は、ヘルニアの大きさやおなかの中の状況にもよりますが、おおむね1~2時間程度です。また、麻酔に関してはいずれの術式も全身麻酔下で手術を行っています。
腹腔鏡下手術の手術創 
前方アプローチ法の手術創 手術の際の入院期間と術後経過
入院期間は3泊4日(手術前日に入院、術後2日目に退院)です。重篤な糖尿病の既往がある患者さんや、抗凝固薬を内服中の患者さんでは早めに入院していただくことがあります。また、術後に合併症が発生した場合は退院を延期させていただく場合があります。
退院した直後から通常の日常生活を送っていただくことは可能です。しかし、激しい運動などは1か月程度控えておいた方がよいでしょう。
手術症例数
- 2023年
-
部位 総数 鏡視下 ロボット支援下 胸部 肺部分切除術 54 52 2 肺葉切除術 41 28 12 縦隔腫瘍摘出術 5 3 0 食道 腫瘍摘出術 0 0 0 憩室切除術 0 0 0 食道アカラシア手術 0 0 0 裂孔ヘルニア根治術 2 0 0 頚部食道切除再建 0 0 0 胸部食道切除再建 1 1 0 下部食道噴門切除再建 1 1 0 甲状腺・副甲状腺 甲状腺全摘術 6 0 0 甲状腺葉切除術 21 0 0 副甲状腺手術 5 0 0 バセドウ病手術 4 0 0 乳腺 腫瘤摘出術(良性) 7 0 0 乳房部分切除術(良性) 10 0 0 乳房部分切除術(悪性) 48 0 0 乳房切除術 124 0 0 乳房再建術 6 0 0 センチネルリンパ節生検 131 0 0 胃十二指腸 幽門側胃切除術 31 21 0 胃腸吻合術 20 9 0 胃全摘術 7 1 0 穿孔性潰瘍閉鎖術 5 2 0 胃局所切除術 8 8 0 噴門側胃切除術 4 2 0 胃瘻造設術 0 0 0 小腸・大腸 回盲部切除 20 15 0 肛門周囲 右半結腸切除術 18 17 0 横行結腸切除術 4 4 0 左半結腸切除術 6 6 0 S状結腸切除術 20 18 1 直腸前方切除術 29 27 2 腹会陰式直腸切断術 2 1 0 超低位前方切除術 1 1 0 大腸(亜)全摘術 0 0 0 経肛門的直腸手術 0 0 0 痔核・痔瘻・裂孔手術 0 0 0 直腸脱の手術 0 0 0 虫垂切除術 25 25 0 小腸切除術 32 6 0 腸瘻造設術 3 0 0 人工肛門造設術 39 26 0 人工肛門閉鎖術 15 5 0 肝・胆・膵 肝部分切除 7 0 0 脾 肝区域切除 1 0 0 肝葉切除術 1 0 0 肝嚢胞開窓術 4 3 0 胆嚢摘出術 120 110 0 胆管切開(切石)術 1 0 0 胆道消化管吻合術 10 0 0 慢性膵炎手術 0 0 0 膵頭十二指腸切除術 12 0 0 十二指腸温存膵頭部切除術 0 0 0 肝切除合併膵頭十二指腸切除術 0 0 0 胆嚢癌根治術 0 0 0 膵全摘術 0 0 0 膵体尾部切除術 10 0 0 脾臓摘出術 0 0 0 腹壁・ヘルニア 鼠径ヘルニア根治手術 65 47 0 腹壁瘢痕ヘルニア根治術 9 5 0 その他の腹壁ヘルニア手術 0 0 0 小児 小児鼠径ヘルニア根治術 0 0 0 腸重積非観血的整復術 0 0 0 腸重積観血的整復術 0 0 0 その他 埋め込み型ポート挿入術 210 0 0 その他 5 0 0 合計 1210 444 17 麻酔件数
全身麻酔 954 腰椎麻酔 0 局所麻酔 255 その他 0 合計 1209 ※こちらの実績には、「呼吸器外科」と「乳腺・内分泌外科」で行われた手術症例数も含みます。
- 2022年
-
部位 総数 鏡視下 ロボット支援下 胸部 肺部分切除術 36 36 0 肺葉切除術 35 35 0 縦隔腫瘍摘出術 4 1 0 食道 腫瘍摘出術 0 0 0 憩室切除術 0 0 0 食道アカラシア手術 0 0 0 裂孔ヘルニア根治術 1 1 0 頚部食道切除再建 0 0 0 胸部食道切除再建 2 2 0 下部食道噴門切除再建 1 1 0 甲状腺・副甲状腺 甲状腺全摘術 15 0 0 甲状腺葉切除術 17 1 0 副甲状腺手術 1 0 0 バセドウ病手術 6 0 0 乳腺 腫瘤摘出術(良性) 11 0 0 乳房部分切除術(良性) 7 0 0 乳房部分切除術(悪性) 28 0 0 乳房切除術 82 0 0 乳房再建術 3 0 0 センチネルリンパ節生検 87 0 0 胃十二指腸 幽門側胃切除術 27 13 0 胃腸吻合術 17 9 0 胃全摘術 4 1 0 穿孔性潰瘍閉鎖術 14 9 0 胃局所切除術 6 6 0 噴門側胃切除術 3 2 0 胃瘻造設術 3 1 0 小腸・大腸 回盲部切除 32 25 0 肛門周囲 右半結腸切除術 25 20 0 横行結腸切除術 5 3 0 左半結腸切除術 11 10 0 S状結腸切除術 40 32 0 直腸前方切除術 18 15 0 腹会陰式直腸切断術 2 2 0 超低位前方切除術 2 1 0 大腸(亜)全摘術 0 0 0 経肛門的直腸手術 0 0 0 痔核・痔瘻・裂孔手術 4 0 0 直腸脱の手術 1 1 0 虫垂切除術 56 55 0 小腸切除術 29 2 0 腸瘻造設術 3 0 0 人工肛門造設術 14 7 0 人工肛門閉鎖術 17 0 0 肝・胆・膵 肝部分切除 9 0 0 脾 肝区域切除 1 0 0 肝葉切除術 3 0 0 肝嚢胞開窓術 0 0 0 胆嚢摘出術 123 113 0 胆管切開(切石)術 0 0 0 胆道消化管吻合術 1 0 0 慢性膵炎手術 0 0 0 膵頭十二指腸切除術 13 0 0 十二指腸温存膵頭部切除術 0 0 0 肝切除合併膵頭十二指腸切除術 0 0 0 胆嚢癌根治術 2 2 0 膵全摘術 0 0 0 膵体尾部切除術 3 0 0 脾臓摘出術 0 0 0 腹壁・ヘルニア 鼠径ヘルニア根治手術 52 43 0 腹壁瘢痕ヘルニア根治術 13 11 0 その他の腹壁ヘルニア手術 0 0 0 小児 小児鼠径ヘルニア根治術 0 0 0 腸重積非観血的整復術 0 0 0 腸重積観血的整復術 0 0 0 その他 埋め込み型ポート挿入術 150 0 0 その他 168 115 0 合計 1207 575 0 麻酔件数
全身麻酔 970 腰椎麻酔 0 局所麻酔 237 その他 合計 1207 ※こちらの実績には、「呼吸器外科」と「乳腺・内分泌外科」で行われた手術症例数も含みます。
- 2021年
-
部位 開腹 鏡視下 合計 胸部 肺部分切除術 1 73 74 肺葉切除術 1 31 32 縦隔腫瘍摘出術 2 9 11 食道 腫瘍摘出術 0 0 0 憩室切除術 0 0 0 食道アカラシア手術 0 0 0 裂孔ヘルニア根治術 0 2 2 頚部食道切除再建 0 0 0 胸部食道切除再建 1 3 4 下部食道噴門切除再建 0 0 0 甲状腺・副甲状腺 甲状腺全摘術 4 0 4 甲状腺葉切除術 22 2 24 副甲状腺手術 4 0 4 バセドウ病手術 5 0 5 乳腺 腫瘤摘出術
(良性)12 0 12 乳房部分切除術(良性) 5 0 5 乳房部分切除術(悪性) 38 0 38 乳房切除術 104 0 104 乳房再建術 12 0 12 センチネルリンパ節生検 103 0 103 胃十二指腸 幽門側胃切除術 5 9 14 胃腸吻合術 4 4 8 胃全摘術 4 0 4 穿孔性潰瘍閉鎖術 2 8 10 胃局所切除術 0 3 3 噴門側胃切除術 2 3 5 胃瘻造設術 3 4 7 小腸・大腸 回盲部切除 3 20 23 肛門周囲 右半結腸切除術 2 13 15 横行結腸切除術 0 2 2 左半結腸切除術 1 5 6 S状結腸切除術 3 16 19 直腸前方切除術 1 22 23 腹会陰式直腸切断術 0 4 4 超低位前方切除術 0 4 4 大腸(亜)全摘術 0 1 1 経肛門的直腸手術 0 0 0 痔核・痔瘻・裂孔手術 3 0 3 直腸脱の手術 0 0 0 虫垂切除術 3 57 60 小腸切除術 25 8 33 腸瘻造設術 1 1 2 人工肛門造設術 28 20 48 人工肛門閉鎖術 9 0 9 肝・胆・膵 肝部分切除 6 2 8 脾 肝区域切除 1 0 1 肝葉切除術 1 0 1 肝嚢胞開窓術 0 0 0 胆嚢摘出術 8 131 139 胆管切開(切石)術 0 0 0 胆道消化管吻合術 1 0 1 慢性膵炎手術 0 0 0 膵頭十二指腸切除術 6 0 6 十二指腸温存膵頭部切除術 0 0 0 肝切除合併膵頭十二指腸切除術 0 0 0 胆嚢癌根治術 2 0 2 膵全摘術 2 0 2 膵体尾部切除術 2 0 2 脾臓摘出術 0 1 1 腹壁・ヘルニア 鼠径ヘルニア根治手術 9 58 67 腹壁瘢痕ヘルニア根治術 4 5 9 小児 小児鼠径ヘルニア根治術 0 0 0 腸重積非観血的整復術 0 0 0 腸重積観血的整復術 0 0 0 その他 埋め込み型ポート挿入術 182 0 182 その他 合計 637 521 1158 全身麻酔 369 560 929 腰椎麻酔 0 0 0 局所麻酔 229 0 229 その他 合計 598 560 1158 ※こちらの実績には、「呼吸器外科」と「乳腺・内分泌外科」で行われた手術症例数も含みます。
- 2020年
-
部位 開腹 鏡視下 合計 胸部 肺部分切除術 1 43 44 肺葉切除術 3 57 60 縦隔腫瘍摘出術 1 6 7 食道 腫瘍摘出術 0 0 0 憩室切除術 0 0 0 食道アカラシア手術 0 0 0 裂孔ヘルニア根治術 0 2 2 頚部食道切除再建 0 0 0 胸部食道切除再建 0 0 0 下部食道噴門切除再建 2 0 2 甲状腺・副甲状腺 甲状腺全摘術 5 0 5 甲状腺葉切除術 10 0 10 副甲状腺手術 5 0 5 バセドウ病手術 1 0 1 乳腺 腫瘤摘出術
(良性)28 0 28 乳房部分切除術(良性) 0 0 0 乳房部分切除術(悪性) 55 0 55 乳房切除術 66 0 66 乳房再建術 6 0 6 センチネルリンパ節生検 86 0 86 胃十二指腸 幽門側胃切除術 7 18 25 胃腸吻合術 7 6 13 胃全摘術 2 1 3 穿孔性潰瘍閉鎖術 1 3 4 胃局所切除術 1 0 1 噴門側胃切除術 2 0 2 胃瘻造設術 0 3 3 小腸・大腸 回盲部切除 2 7 9 肛門周囲 右半結腸切除術 5 13 18 横行結腸切除術 3 7 10 左半結腸切除術 1 6 7 S状結腸切除術 3 28 31 直腸前方切除術 0 11 11 腹会陰式直腸切断術 0 1 1 超低位前方切除術 1 2 3 大腸(亜)全摘術 0 0 0 経肛門的直腸手術 2 0 2 痔核・痔瘻・裂孔手術 4 0 4 直腸脱の手術 0 3 3 虫垂切除術 3 47 50 小腸切除術 23 7 30 腸瘻造設術 0 0 0 人工肛門造設術 22 33 55 人工肛門閉鎖術 11 1 12 肝・胆・膵 肝部分切除 6 0 6 脾 肝区域切除 4 0 4 肝葉切除術 0 0 0 肝嚢胞開窓術 0 0 0 胆嚢摘出術 21 115 136 胆管切開(切石)術 0 0 0 胆道消化管吻合術 1 0 1 慢性膵炎手術 0 0 0 膵頭十二指腸切除術 4 0 4 十二指腸温存膵頭部切除術 0 0 0 肝切除合併膵頭十二指腸切除術 0 0 0 胆嚢癌根治術 2 3 5 膵全摘術 0 0 0 膵体尾部切除術 10 0 10 脾臓摘出術 0 0 0 腹壁・ヘルニア 鼠径ヘルニア根治手術 26 52 78 腹壁瘢痕ヘルニア根治術 1 5 6 小児 小児鼠径ヘルニア根治術 0 0 0 腸重積非観血的整復術 0 0 0 腸重積観血的整復術 0 0 0 その他 埋め込み型ポート挿入術 167 0 167 その他 34 26 60 合計 645 506 1151 全身麻酔 475 506 981 腰椎麻酔 1 0 1 局所麻酔 169 0 169 その他 0 0 0 合計 645 506 1151 ※こちらの実績には、「呼吸器外科」と「乳腺・内分泌外科」で行われた手術症例数も含みます。
診断群分類別患者数
| 疾患名 | 2020年 | 2021年 | 2022年 |
|---|---|---|---|
| 食道の悪性腫瘍 | 7 | 6 | 5 |
| 胃の悪性腫瘍 | 55 | 40 | 54 |
| 肝・肝内胆管の悪性腫瘍 | 12 | 11 | 14 |
| 胆嚢、肝外胆管の悪性腫瘍 | 12 | 4 | 8 |
| 膵臓、脾臓の悪性腫瘍 | 31 | 15 | 40 |
| 小腸の悪性腫瘍、腹膜の悪性腫瘍 | 4 | 2 | 6 |
| 結腸の悪性腫瘍 | 107 | 96 | 113 |
| 直腸肛門の悪性腫瘍 | 56 | 49 | 81 |
| その他の悪性腫瘍 | 10 | 7 | 10 |
| 鼠径ヘルニア | 74 | 74 | 59 |
| 虫垂炎 | 52 | 70 | 66 |
| 胆嚢疾患(胆嚢結石など) | 34 | 65 | 44 |
| 胆嚢炎等 | 60 | 59 | 67 |
| 腸閉塞 | 36 | 38 | 30 |
| 腹膜炎、腹腔内膿瘍 | 29 | 42 | 43 |
| 腹腔のヘルニア | 9 | 21 | 18 |
| 胆管(肝内外)結石、胆管炎 | 11 | 4 | 7 |
| 腹部外傷 | 6 | 4 | 2 |
| 憩室性疾患 | 4 | 3 | 3 |
| 虚血性腸炎 | 5 | 4 | 4 |
| 小腸大腸の良性疾患 | 3 | 6 | 2 |
| 痔核 | 2 | 1 | 3 |
| 胃十二指腸潰瘍、胃憩室症、幽門狭窄 | 2 | 4 | 6 |
| その他 | 36 | 40 | 53 |
胃癌の治療成績
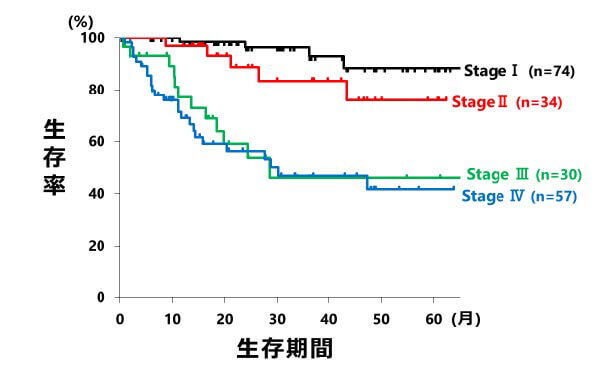
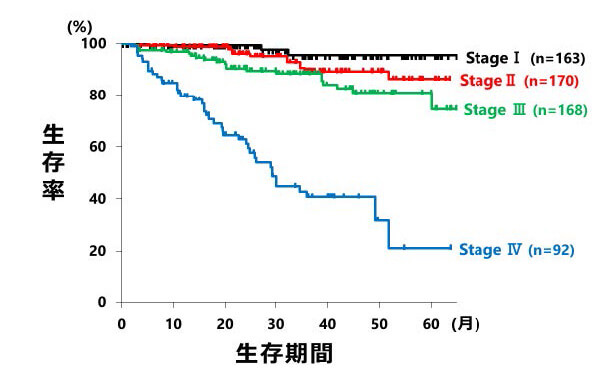
大腸癌の治療成績

谷口 堅
院長補佐(外科系統括)、診療科長、救命救急センター副センター長、医療安全センター副センター長
| 卒業年度 | 平成3年卒業 |
|---|---|
| 専門分野 | 消化器外科全般 |
| 担当診療科 ・所属部門 |
消化器外科 |
| 資格など |
|
| モットー | 温故知新 |
平原 正隆
医長
| 卒業年度 | 平成17年卒業 |
|---|---|
| 専門分野 | 消化器外科、呼吸器外科 |
| 担当診療科 ・所属部門 |
消化器外科 / 呼吸器外科 |
| 資格など |
|
| モットー | 雲外蒼天 |
岡田 怜美
医長
| 卒業年度 | 平成22年卒業 |
|---|---|
| 専門分野 | 消化器外科 |
| 担当診療科 ・所属部門 |
消化器外科 |
| 資格など |
|
| モットー | 水滴石穿 |
円城寺 貴浩
医長
| 卒業年度 | 平成25年卒業 |
|---|---|
| 専門分野 | 消化器外科 |
| 担当診療科 ・所属部門 |
消化器外科 |
| 資格など |
|
| モットー | 臨機応変 |
哲翁 華子
医師
| 卒業年度 | 平成28年卒業 |
|---|---|
| 専門分野 | 消化器外科 |
| 担当診療科 ・所属部門 |
消化器外科 |
| 資格など |
|
| モットー | 人事天命 |
山﨑 遥
医師
| 卒業年度 | 平成30年卒業 |
|---|---|
| 専門分野 | 消化器外科 |
| 担当診療科 ・所属部門 |
消化器外科 |
| 資格など | |
| モットー | 一球入魂 |
中山 嵩士
医師
| 卒業年度 | 令和3年卒業 |
|---|---|
| 専門分野 | 消化器外科 |
| 担当診療科 ・所属部門 |
消化器外科 |
| 資格など |
|
| モットー | 眠眠打破 |
下 真也
医師
| 卒業年度 | 令和4年卒業 |
|---|---|
| 専門分野 | 消化器外科 |
| 担当診療科 ・所属部門 |
消化器外科 |
| 資格など |
|
| モットー | 一救入魂 |
医療機関の皆様へ
症例のご紹介は曜日を決めず随時お受けしており、がんによる閉塞、出血など比較的急を要する症例も迅速に対応可能です。また、外来担当医以外に毎日拘束医を設定しており、緊急症例では直接ご相談いただくことが可能ですので、お電話ください。
まだご紹介に至らない段階での治療方針に関するご相談も、外来担当医または拘束医が担当いたしますので、お気軽にお問い合わせください。必要に応じて専門医におつなぎいたします。
広報物
- 2024年2月、医療機関向け広報誌「MINAMOTO vol.6」にて、「ロボット大腸手術 ダビンチ導入の取り組み」が紹介されています。以下をクリックすると、紙面をご覧いただけます。
| 月 | 火 | 水 | 木 | 金 |
|---|---|---|---|---|
| 谷口堅 | 哲翁華子 | 岡田怜美 | 円城寺貴浩 | 中山〔第1,3,5〕 山崎〔第2,4〕 |

